老年学・老年医学の教育・診療・研究システム整備の必要性
「癌・老化研究連絡委員会老化専門委員会報告」
平成12年5月29日
日本学術会議第7部
癌・老化研究連絡委員会老化専門委員会
この報告ば第17期日本学術会議第7部癌・老化研究連絡委員会老化専門委員会の審議結果を取りまとめたものである。
委員長 折茂 肇 (東京都老人医療センター院長)
委 員 大内 尉義 (東京大学加齢医学教授)
北 徹 (京都大学成人・老年病病態学教授)
木谷 健一 (国立長寿医療研究センター長)
後藤佐多良 (東邦大学薬学部生化学教室教授)
佐々木英忠 (東北大学老年・呼吸器病態学教授)
柴田 博 ((財)東京都老人総合研究所副所長)
要 旨
(1)本報告の背景
わが国は著しい速度で高齢化しており、高齢者の人口は既に14%を超え、世界一の高齢社会となっており、この傾向は今後さらに強くなると予想されている。このような状況の下で、医療機関を受診する患者の年齢は著しく高齢化しており、高齢者のための医学を研究、教育する老年医学、またそれを実践すべき高齢者医療の重要性はますます増大している。
老年医学の担い手は医科系大学における老年医学講座であるが、その使命は、高齢者における総合的な医学を構築し、高齢者を全人的かつ包括的に診療できる能力と識見を有する医師を養成することである。これらの医師が力を最大限に発揮できる場は、臓器別診療科よりも、高齢者を全人的かつ包括的に診療できる診療科-高齢者総合診療科である。この診療科では、多臓器疾患を有する高齢者及び日常生活動作の低下した高齢者を対象として、全人的、包括的医療を行う。すなわち、特定の臓器疾患の診療に偏ることなく、高齢者の日常生活動作、精神身体機能、社会的環境等を評価し、総合的判断に基づいて最も適切と考えられる医療を行うのである。
(2)現状と問題点
しかし、現状では、大学での臨床医学教育は機能別、臓器別に分化し、診療も臓器別診療科体制で行われており、高齢者の医療を的確に行える高齢者医療専門医の養成がないがしろにされている。具体的には、老年医学の研究、教育の担い手である老年医学講座あるいは診療科が設置されている大学は、医科系80大学のうち19校にすぎない。また、教職員の数もきわめて少なく、かつまた財政的にもきわめて貧弱な状況にある。一方、患者の著しい高齢化にもかかわらず、現在、殆どの病院では臓器別の診療体制をとっており、この体制は多臓器疾患を有する高齢者に対しては、そのニーズに反したいわゆる「たらい回し」診療となりやすい弊害を有している。
(3)問題点を改善するための提言と展望
したがって、高齢社会のニーズに応えるために、老年医学講座、またそれに看護学、社会福祉学等の領域を加えた老年学講座を全国的に普及させ、かつ教育、研究のための人的、財政的支援の大幅な拡充を計ることを提言する。また、高齢者の診療に必要なデータを集積し、それを治療に反映させるためには、わが国独自の臨床研究の積み上げ、情報公開が必要であり、そのための中核となる施設として各地域(北海道、東北、北陸、関東、甲信越、東海、近畿、中国、四国、九州)に「老人医療センター」の設立を提言する。全体の統括は国立長寿医療研究センターが行い、プロジェクトの立案、臨床データの収集等を行う。「老人医療センター」としての施設を新たに作る必要は必ずしもなく、既存の地域の基幹病院の中から、一定の規準を満たす施設を再編し、お互いが連携し、ネットワークを形成することによって研究及び情報交換をすることを基本方針とする。これらの方策は、21世紀におけるわが国の高齢者医療を飛躍的に発展させる基盤になるものと考えられる。
目次
第1章 老年学・老年医学及び医療の教育体制の現状
第2章 医科系大学に設置する老年学・老年医学講座の概要
第3章 老年学・老年医学講座への人的及び財政的支援の強化
第4章 今後の高齢者診療システムの整備について
第5章 地域的老人医療センター設立に関する提言
表1
図1
表2
第1章 老年学・老年医学及び医療の教育体制の現状
高齢者では複数の臓器の疾患を同時に有する人が多いため、高齢者の医療においては臓器別の専門的立場に加え、高齢者全体を診ようとする全人的な姿勢が必要である。そのためには大学で各臓器別疾患の知識のみならず、高齢者を全人的かつ包括的に診療できる能力と見識を備えた医師を教育することが要求される。しかしながら現状では、大学での臨床医学教育は機能別、臓器別に分化し、大学病院での診療は臓器別の診療体制で行われている。このような状況下では必然的に臓器別専門の壁が形成され、患者を全人的、包括的に診療しようとする姿勢がないがしろにされるおそれがある。また医学生や若い医師にも専門医志向が強くなり、各臓器疾患の専門医を志す人が多くなる。大学における老年医学の診療科及び講座は臓器別縦割の診療から脱却し、高齢者において総合的な医学を構築し、それに基づく総合的医療を実践し、次世代に伝える教育を行うべきである。大学における老年医学の診療科及び講座の主な業務は、老化の機序を解明する研究を行い、また、高齢者に特有な疾患(老年期痴呆、骨粗鬆症等)及び転倒、失禁、寝たきり等のいわゆる老年症候群への対応、さらに高齢者の薬物療法、高齢者の社会福祉等について教育することである。日本学術会議第16期癌・老化研究連絡委員会(委員長:折茂肇)では平成8年7月29日「老年医学教育及び老人医療の充実発展について」というテーマの対外報告をまとめ、老年医学教育の必要性を世に訴えた。しかしながらわが国における老年学、老年医学及び老人医療の教育体制の整備は遅々として進まないのが現状であり、ここに再びその必要性を強調したい。
現在、老年医学講座あるいは高齢者のための診療科が設置されているのは全国にある80の医科系大学中、19大学(23.7%)に過ぎない(表1)。また、老年医学の教育についても統一した共通のカリキュラムは無なきに等しい。しかし、厚生省長寿科学総合研究「大学における老年医学教育のあり方に関する研究」(入来正躬主任研究員)の調査によれば、殆どの大学で老年医学教育の必要性を認め、75%の大学がこれを必須とすることに同意している(図1)ことから、大学当局は老年医学教育の必要性を十分認識しているといえる。わが国より高齢化の著しい英国や北欧では老年医学教育は充実しており、約9割の大学医学部に老年医学を専門とする教授が置かれている。英国では全ての大学で老年医学が必須として位置付けられており、医師国家試験でその知識と技術が問われている。
アメリカにおいては、老年医学の教育のための施設はさらに発展した形をとっており、高齢者の医学・医療を研究、教育する「老年医学センター」というよりは、それに看護学、社会福祉学、医療経済学の専門家を陣容に加えた「老年学センター」という形態をとって大学内に設置されている。また9割の医科系大学が選択あるいは必須科目として老年医学を教育カリキュラムに取り入れている。
第2章 医科系大学に設置する老年学・老年医学講座の概要
老年学・老年医学の教育は、今日のわが国のような高齢社会の要請に応えるものであるが、大学における医学教育カリキュラムに老年学・老年医学の教育を必ず取り入れる必要がある。それには、まず各大学に老年学・老年医学講座を設置すべきである。講座を設置することによって、老年医学教育はさらに普及し、また老年医学教育のカリキュラムの統一が図られていくからである。
老年医学教育のカリキュラムは、他の臨床教育と同じく講議と実習に大別される。しかし、その内容は基礎医学、臨床医学、社会医学のそれぞれの分野に及ぶ。
基礎医学分野ではまず、正常老化と病的老化における形態と機能の変化、老化における遺伝子の役割、老化の促進因子と抑制因子、環境因子の役割などについての知識を教育する。これらの知識は、加齢に伴い増加し、高齢者に特有の疾患の病態の理解に役立つものである。すなわち、正常老化と病的老化に関する総合的な教育がカリキュラムの基礎となるものと思われる。
老年医学教育の主要な目的は、老人医療を的確に行い得る医師を養成することにある。このためには、高齢者に特有な疾患の病態および診断と治療法を教育することが、もっとも重要なカリキュラムである。特に75歳を越えた高齢者に頻発する疾患は高齢者の精神と身体に障害を及ぼし、その自立生活を困難とするため、重点的に教育する必要がある。老年期痴呆、脳血管障害、動脈硬化、骨粗鬆症、高血圧、心不全、腎不全、パーキンソン氏病、糖尿病、肺機能障害、消化器癌などがそれにあたる。これら以外の個々の臓器別疾患は、必ずしもカリキュラムの主たる項目とはならないが、老人医療に携わる医師は全人的な立場からそれらを統御できるだけの知識と経験を持たなければならない。
高齢社会における最大の問題は、要介護高齢者の激増である。それはまた福祉の問題でもある。在宅ケアと施設ケアは、高齢者医療の最大関心事であり、老年医学教育においては福祉という社会的な面についての教育も必要となる。前に述べたように、高齢者医療は全人的医療である。単なる疾患の診断と治療にとどまらず、生活機能に踏み込んだ、高齢者の総合評価が必要となる。それにはチーム医療が不可欠である。痴呆、歩行障害、コミュニケーション障害、転倒、失禁などの老年症候群、栄養管理、リハビリテーション、救急医療、適切な薬物療法、さらに、ターミナルケア、医の倫理に至るまで、修得すべき事項はきわめて多い。このようなカリキュラムを実効あるものとするためには、教授、助教授、講師、助手などの多くの教職員を必要とする。また老年医学の基礎と臨床及び社会医学の実習のために、学外の施設との連携も必要となる。老人病院、痴呆病棟、老人保健施設及び特別養護老人ホーム、在宅ケアセンターなどの老人福祉施設における実地研修が必要であり、こうした施設における教育システムの充実も望まれる。
老年医学カリキュラムは必修科目でなければならず、またそのためには学内での認定試験が実施されるべきである。また医師国家試験では、毎年、老年医学と高齢者医療に関する問題を出題すべきである。介護保険の実施とあいまって高齢者医療を自らの専門分野として指向する医学生は、決して少なくない。また、社会は有能な老人科専門医が多数生まれることを切望しているのである。こうした社会のニーズに応えて、全国のすべての医科系大学において、高いレベルの老年医学教育を受けることができるようにすることが、何よりも要請されるのである。
第3章 老年学・老年医学講座への人的及び財政的支援の強化
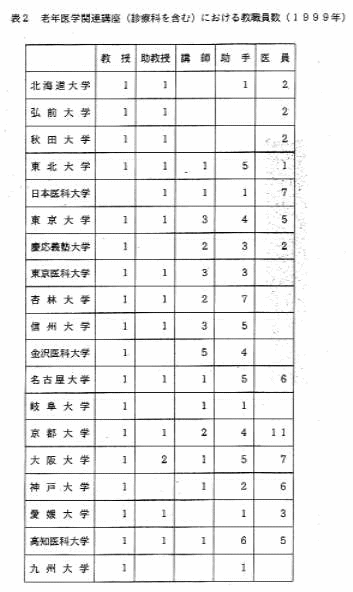
老年学・老年医学講座を全国的に普及させ、かつその機能を保つために充分な人的及び財政的支援が必要なことは言うまでもないことであるが、現状は決してそうでなく、むしろ悲惨とさえ言える状況にある。表2は既存の老年医学(老年病学)講座の教職員の数をまとめたものである。講座設立の歴史の古い東京大学、京都大学、大阪大学、名古屋大学等においては一応講座の形態はとってはいるものの、教職員の数は内科学講座に比べ著しく少ない。最近設立された新設講座にいたっては教授1、助手1の定員しか認められないところもあり、このような乏しい人的資源で必要十分な老年医学の研究、教育を行うことは不可能である。大学から支給される講座費も、はじめから様々な雑費が差し引かれ本来の講座で使用可能な校費はその半分にしかすぎない。例えば、ある大学の老年病学講座の助手に割り当てられる校費の予算額は年間一人当たり86万円であるが、実質は年間50万円にも満たない。また学生当りの積算校費も、博士課程大学院生一人当たり平成9年度の予算配分は、年間28万7千円であったが、実質は15万円にも満たない。このような状況では、欧米先進諸国に遜色のない老年医学の学部教育、大学院教育ならびに研究を行うことは到底不可能である。したがって、政府はこのような現状を改善するために、わが国の大学における老年学・老年医学の教育・研究のための人的及び財政的支援の大幅な拡充を計るべきである。
第4章 今後の高齢者診療システムの整備について
国公私立の地域基幹病院(注)を受診する患者の年齢は、年々高齢化している。しかしながら現状では一般に循環器科、呼吸器科、神経内科などの臓器別診療体制が総合病院の運営の基本方針となっているところが多く、多疾患を有する高齢者が臓器別診療科をたらい回しにされ、正しい診断や治療の開始が遅れたり、あるいは多種類の薬剤を投与され、有害作用に悩まされるなどの問題が生じている。高齢者の医療において重要なことは、単に臓器疾患を診断し治療することではなく、高齢者の生活の質または生命の質(QOL)を第一義に考えた全人的・包括的医療を行うことである。したがって、多臓器疾患を有し、精神的・身体的・社会的問題をかかえる高齢患者に対しては高齢者総合診療科(老人科等と呼称されている)を設置して、これに対処すべきである。高齢者総合診療科では専門医が多臓器疾患を有する高齢者及び日常生活動作(ADL)の低下した高齢者を対象として、特定の臓器疾患に偏ることなく、全人的包括的医療を行う。この際重要なことは各臓器疾患の診療とともに高齢者のADL、精神身体機能、社会的環境等を評価し、総合的判断に基づいて最も適切と考えられる医療を行うことである。そのためには医師のみならず看護婦、理学療法士、作業療法士、言語療法士、薬剤師、栄養士、ソーシャルワーカー等のいわゆるコメディカルスタッフとの協力が必要である。医療従事者がお互いに縄張り意識を捨てて、お互いの横の連携を強めることにより、患者中心のチーム医療を行うことが必要である。
高齢者医療は本来地域医療である。高齢者が長年住み慣れた地域において満足できる医療が受けられる体制を作る必要がある。急速な高齢社会を迎えた今日、各地域における医療機関のみでは充分な医療ができない状況になりつつあり、今後は在宅医療が高齢者医療において重要な役割を演ずるようになることが予測される。そのためには各地域において高齢者医療に関わる病院、診療所、かかりつけ医がお互いに協力して横の連携を密にし、それぞれの役割分担を明確にして高齢者医療を行う体制を確立する必要がある。
高齢者総合診療科は、老人保健施設、特別養護老人ホーム、訪問看護ステーションなど、福祉施設とも連携しなければならない。要介護者の大部分は在宅ケアの状態にあり、このような高齢者は感染、骨折、錯乱、誤嚥、脱水、意識消失などの救急疾患にかかり易い。特に75歳以上の後期高齢者にその傾向が大きい。地域における行政は、在宅患者のケアに責任を有するが、その際、医療と福祉が協力し、横の連携を密にした体制が必要である。高齢者総合診療科は、そのセンターとしての役割を担うことになろう。
(注)基幹病院とはつぎのようなものをいう
(1)国立の総合病院及び県立市立などの自治体総合病院
(2)国公私立大学附属病院
(3)その他の総合病院:組合立、日赤、法人など
第5章 地域的老人医療センター設立に関する提言
我が国には、現在約120万人の痴呆性老人がいると推定されている。この数は調査を重ねるごとに増え、10年後には190万人、20年後には260万人に達すると予測されている。言うまでもなく、本邦における二大痴呆性疾患は、血管性痴呆とアルツハイマー病であり、現在わが国で増加の一途をたどっているのは、後者のアルツハイマー病であり、70歳以降に増加する。アルツハイマー病に関しては、米国では1994年に当時のレーガン大統領が自らアルツハイマー病であることを宣言したのに引き続き、1995年にはレーガン研究所が設立されアルツハイマー病制圧に国家の威信をかけてきた。米国での老年医学研究費は年600億円、その約半分の300億円が痴呆症の研究費で占められているとされる。米国では約20都市にアルツハイマー病研究センターが設置され、新技術開発や大規模研究が行われている。アルツハイマー病研究センターの目的は本疾患に関する研究・教育を行い多施設が協力して診断法及び治療法を開発することである。同センターでは定期的に会合を開き、得られた成果は毎年1回北米神経学会議中において発表される。この制度は研究者間の交流と情報公開を盛んにし、他の国の追従を許さない多くの優れた研究が生まれる母胎となっている。
これに対し、わが国では痴呆をはじめとする高齢者の疾患の診断、治療システムの整備は大幅に立後れている。高齢者の診療に必要なことは、痴呆を初めとする高齢者に特有の疾患の正確な診断と、早期治療に関する学問的根拠を集積し、それを治療に反映させることである。そのためには、わが国独自の臨床研究の積み上げ、情報公開が必要であり、先に述べたような高い医学水準にある老人医療センターの設立が強く望まれる。しかし、現在、わが国においては、このような老人医療センターは東京と名古屋の二つの都市にしかない。そこで、高水準の老人医療センターを北海道、東北、北陸、関東、甲信越、東海、近畿、中国、四国、九州の各地域に設置し、国立長寿医療研究センターが中枢機関として全体の統括を行い、プロジェクトチームの立案、臨床データの収集等を行うようにする。
このような地域の老人医療センターとしての施設を新たに作る必要は必ずしもない。高齢者の診療、研究を精力的に行っている既存の地域の基幹病院の中から、一定の規準を満たす施設を老人医療センターとして再編し、お互いが連携し、ネットワークを形成することによって研究及び情報交換をすることを基本方針とする。
わが国は極めて短期間の間に、長寿国となり、わが国の65歳以上の高齢者人口は、全人口の16%(約2,000万人)に達している。そして多くの日本人は医療、医学の進歩や食料事情の改善により、世界一の長寿を期待できるようになった。しかし、高齢者の多くは単なる長寿ではなく、最後まで質の高い人生を送り、有終の美を飾って人生を終えることを望んでいる。このような願望の最大の障害因子は痴呆を初めとする高齢者に特有の疾患でる。国の医療政策にかかわる機関及び医療従事者はこのような国民の声に耳を傾け、21世紀の日本の高齢者医療体制を作り上げていかなければならない。そのためには専門的な高齢者の診療を行い、老年医学の研究、教育にも貢献しうる老人医療センターの設立が急務と考えられる。
表1 老年医学の講座あるいは診療科がある大学
北海道大学 大阪大学
弘前大学 神戸大学
秋田大学 愛媛大学
東北大学 高知医科大学
東京大学 九州大学
信州大学 慶応義塾大学
名古屋大学 日本医科大学
岐阜大学 東京医科大学
京都大学 杏林大学
金沢医科大学
以上、全80大学中19大学(23.7%)
国立大学 14
公立大学 0
私立大学 5
地域別
北海道 1
東北 3
関東甲信越 6
北陸 1
中部 2
関西 3
四国 2
九州 1
図1 老年医学教育の必要性
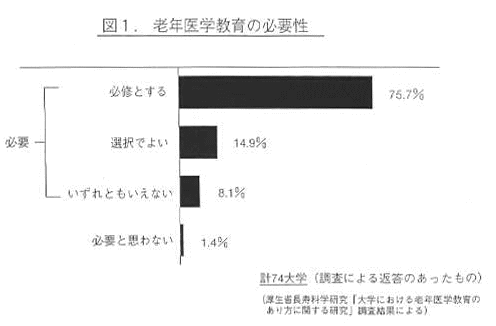
表2 老年医学関連講座(診療科を含む)における教職員数(1999年)
Copyright 2002 SCIENCE COUNCIL OF JAPAN