医学部学生の腫瘍学教育の充実と改革の必要性
「癌・老化研究連絡委員会癌専門委員会報告」
平成12年6月26日
日本学術会議第7部
癌・老化研究連絡委員会癌専門委員会
この報告は、第17期日本学術会議第7部癌・老化研究連絡委員会癌専門委員会で審議した結果を取りまとめ、報告として発表するものである。
委員長 北川 知行((財)癌研究会癌研究所所長)
幹 事 小林 健一(金沢大学医学部教授)
委 員 菅野 晴夫((財)癌研究会癌化学療法センター所長)
〃 寺田 雅昭(国立がんセンター総長)
〃 富永 祐民(愛知県がんセンター研究所長)
〃 豊島久真男((財)住友病院院長、前大阪府立成人病センター総長)
〃 仁保 喜之(国家公務員共催組合連合会千早病院長、前九州大学医学部教授)
〃 谷内 昭(札幌ひばりが丘病院名誉院長、前札幌医科大学学長)
要 旨
第17期日本学術会議癌・老化研究連絡委員会癌専門委員会は、今期、日本の大学医学部学生の腫瘍学教育の現状を検討した。
腫瘍学は、近年目覚ましい発展を遂げ、膨大な知識が蓄積されているが、学問としての体系が正確にかつバランス良く教育の現場において講義されているか、また、この多岐に広がりのある腫瘍学という学問が、医学・医療の総合性と社会性及び倫理性を教育する格好の場として、十分にその機会が生かされているか、という観点から見て、かなり問題があることが分かり、充実と改革を必要とするという結論に至った。
当委員会としては、その充実と改革に資するため、腫瘍学教育担当者のレベルで解決を図るべきこととして9項目、学部レベルあるいは関係省庁レベルで解決を図るべきこととして6項目の具体的提案を行った。
また、本委員会は、改革を押し進めるモメントを作り出すために、日本病理学会と共催して、この問題に関する特別シンポジウムを開催している。
目次
Ⅰ 問題の背景
Ⅱ アンケート調査
Ⅲ 癌専門委員会の討議から
Ⅳ 日本病理学会における特別シンポジウム
Ⅴ 医学部学生の腫瘍学教育の充実と改革のための具体的提言
○ 終わりに
Ⅰ 問題の背景
現在の我が国における大学医学部の教育には問題が山積している。試みに全国医学部長病院長会議が1997年に行ったアンケート調査の取りまとめを見ると、以下のような指摘がある。
教養教育・一般教育の不足、教育理念の不統一、記憶偏重、膨大化する知識量の整理の欠如、社会性や倫理性の係る問題への取組み不足、教育内容の順次性・整合性での不都合、先端知識教育と必須知識の間のギャップ、講座のエゴと講座間の調整不足、基礎教官の臨床医学への関心不足、生命現象・疾病を包括的・動的に捉える視点の不足、治療における総合的・全人的視点の稀薄、教官の教育熱意の不足と教育技術の未熟、学生の意欲と自覚の不足、教官数・教材・設備の不足、等々。
これらの問題点は、腫瘍学の教育に当てはめて考えてみると具体的に分かり易くなる。腫瘍学は、過去30年間に分子レベルで目覚ましい発展を遂げ、そこでの知識の蓄積は膨大なものがある。果たして教育する側は、必要最低限を踏まえて、正確にしかもバランス良く学生に講義しているであろうか。また、がんの原因論、発生論、疾病論、予防論、治療論は、医学・医療の総合性、社会性、倫理性を広く深く教育できる格好の場であるが、その機会は十分生かされているであろうか。懸念は大きい。
腫瘍学教育がきちんと有われているかどうかが、上に掲げた医学教育の諸問題が克服されているかどうかのバロメータになり、また腫瘍学教育を充実させようとする努力が、問題解決に向けての最も具体性と有効性を備えたアプローチとなると考えられる。
悪性腫瘍は、1980年以降、日本人の死因の第1位を占めており、その数は年々増加傾向にある。現在では、大学病院のような一般的な総合病院でさえも患者の60〜70%が腫瘍に関係している。疾病としての腫瘍の重要性は、敢えて述べるまでもない。
Ⅱ アンケート調査
癌専門委員会では、現状を把握するため、1999年4月に全国の大学医学部・医科系大学に対してアンケート調査を実施した。依頼文の中で上記の「Ⅰ 問題の背景」にも述べた当委員会の懸念を表明し、改革・充実を図るべき点が明らかになれば、癌専門委員会としても、その立場から、実現に向けて努力していきたいと考えている旨を明記した。
宛て先は、大学医学部長及び腫瘍学講義の担当教官とした。
1.アンケート項目
(1)基礎及び臨床腫瘍学講義を、医学部学生教育全体の中で位置づけ、企画・運営しておられますか。
(2)基礎腫瘍学講義は、病理学教室が中心になって行っている場合が多いと思いますが、疫学、生化学、遺伝学、ウイルス学、免疫学、細胞生物学、薬理学、薬学等々の関連分野との連携は如何でしょうか。
(3)臨床腫瘍学が系統的に講義されていますか。日本では臨床腫瘍学講座がほとんどないので、血液学系あるいは外科系の講座が中心となるかと思いますが、臨床各科及び病理科との連携は如何でしょうか。
(4)
① 腫瘍学講義の全体を企画し、内容を把握・調整するシステムが存在し、機能していますか。
② 腫瘍学講義の各担当者に他の講義内容が判るようになっていますか。
③ 講義内容の評価はどのように行われていますか。
(5)社会的、倫理的あるいは哲学的広がりを持つ問題も取り上げられていますか。[発がんリスク評価と環境・産業規制、インフォームド・コンセント、QOL、遺伝子診断とプライバシー、等々]
(6)出席率の悪さが問題となっていますが、現状はいかがですか。悪い場合、解決策は如何お考えでしょうか。
(7)腫瘍学講義の現状と理想を、どのようにお考えになっていますか。(回答者氏名 )
2.アンケートの回答結果
アンケートには、80大学のうち、63校から回答が寄せられた(79%)。
この回答に関し、
イ.自己評価点(回答者の記述から判断される自己評価)
ロ.客観評価点(アンケート依頼者の基準による評価)
ハ.回答姿勢評価点(アンケートを真剣に受け止め熱心に解答しているかの評価)
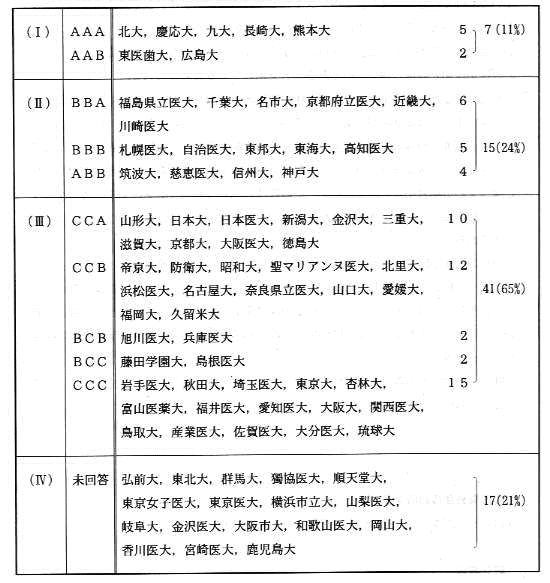
をそれぞれA、B、Cの3段階に分けて整理したものが表1である。
表1 アンケートに見る医学部学生の腫瘍学教育の現状
イロハ(イ:自己評価点 ロ:客観評価点 ハ:回答姿勢評価点)
Ⅲ 癌専門委員会の討議から
4回の癌専門委員会の討議の中で提出された意見の主なものを列挙する。
1.教養教育
(1)医学部に入りながら、高校で生物学を履修していないものが過半である。これば由々しき問題である。教える方も教わる方も困る。
(2)“ゆとり”のとり過ぎである。高校では生物、物理、化学を必修にすべきである。
(3)中学・高校の先生にもっと勉強してほしいが、勉強する余裕も与える必要がある。
(4)行き場のないポスドクが沢山いるから、その人達を活用するのも良い。
2.教育目的
(1)学部では良い医者を育てる教育をすべきである。研究者教育は大学院で行えば良い。
(2)若いうちに“Science”を教えることも重要ではある。何れにせよ患者への接し方等のマニュアルを作り、きちんと教える必要がある。
(3)教育が技術に偏っている。人間性を大切にすることを教えるべきである。
3.カリキュラム編成
(1)腫瘍学講義を学部全体で話し合って行う必要性は十分に認識されてはいるが、実践が難しい。実際、責任者を決めて、統一性のあるカリキュラムを作ろうとしたが、担当者が外科の場合は外科が中心となってしまい、問題が残った経験がある。講座や専門分野のエゴは根強いものがある。
(2)近年、大学病院等で科別を廃し臓器別再編成が進んでいるので、この機会に調整を進めると良い。
(3)臓器別化は、科や講座のエゴを打破するためには役立つが、ここで問題にしている教育や医療における総合性や包括性にどれ程貢献できるか、判らない。
(4)協力してカリキュラムを充実させる必要性は分かっているが、本気でやり出すと自分の負担が大変になるから手を出さないということが多い。
(5)一人でも熱意を持つ人が動けば、相当良くなる可能性を示す例がいくつかある。
4.動機づけと講義の時期
(1)モチベーションなく医学部に入っているものが多い。早いうちに動機づけするのが良い。
(2)学習の動機づけのための“early exposure”として、1年生から「がんと人間社会」としての13回の講義を行ったり(金沢大学)、新入生の施設派遣(札幌医大)が行われている。施設派遣は効果があるが、費用はかかる。
(3)臨床を早く教えるのは、言語を知らないので難しいところがある。
(4)何も知らぬ学生にテーマを出して討論させるのも良い。結構熱が入る。いきなり重症患者の病棟を見学させるのも良い。
(5)アメリカの教育はかなり詰め込み主義だが、これはモチベーションがしっかりしているから良いのかもしれない。
5.出席率
(1)かなりの大学で講義への出席率が悪い。どんなに講義の内容を重複を避けて充実させても、これでは意味がない。
(2)全員出席を義務づけ、出欠をとるしかない。
(3)出欠をとるのは、いくら出席者が少なくても止めた方が良い。
(4)毎回レポートを提出させることも効果がある。
(5)講義の仕方にも工夫が要る。情報を満載したスライドでの講義は、学生が嫌がっている。
6.研究と教育
(1)ベッドサイドの研究というものもあり、それを教えるのが大学である。
(2)基礎に教育熱心な方がいる。放課後、教室に出入りすることを奨励する。
(3)医学統計学などを臨床教育の中でやってほしい。公衆衛生もやっているが、メディアを使う教育も要る。
(4)MD-PHDコースの充実も考えられるが、実際行われているのは阪大、京大、筑波大など数えるほどしかない。
(5)教育の評価を正当にすべきである。
(6)教育活動をきちんと評価する思想がないことが問題である。教授を選ぶ時は研究業績主義(最近はインパクト指数)になる。これでは教育はやっていられない。
(7)研究業績の他に、教育歴、複数のレフェリーの推薦状、面接による人柄、知識の深さ、判断力の評価等も参考にすると良い。
(8)秀れた研究者の方が、生き生きとした良い講義をするということもあるが。
(9)研究も教育もダメな人間がいるということでもある。
7.新しい教育様式
(1)関連病院の先生方に臨床教授になってもらう。チュートリアルで一人一人教育する。久留米、女子医大、東海大などで行っている。クラークシップもある。M6で医療チームの中に入れる。
(2)チュートリアルシステムに光明がある。
(3)チュートリアルも良いが、チューターにかなりの負担がかかる。またチューターの質が揃わないのも問題で、いい加減な人に当たると、ひどいことにもなる。
(4)教官数は全く不足している。大学院と両方なんてむちゃである。
(5)日本の大学病院の医師、研究者は雑用が多すぎる。アメリカでは教授や病棟にクラークがいて雑用を引き受けている。大阪成人病センターにはクラークが置いてあるが、これは随分と有効である。
8.文部省
文部省の担当官が2年くらいで変わってしまって続かない。話をして分かってもらえたと思うとすぐ居なくなる。これは困る。
Ⅳ 日本病理学会における特別シンポジウム
癌専門委員会の今期の活動の一環として、第89回日本病理学会(平成12年4月13日、大阪、会長 北村幸彦教授)で「医学部学生の腫瘍学教育」をテーマに特別シンポジウムを開催して頂いた。
1.シンポジストとテーマ
(1)日本の大学の現状と問題点
癌研究会癌研究所所長 北川 知行
(2)腫瘍医学講座の実践から
三重大学医学部長・内科学教授 珠玖 洋
名古屋大学医学部生化学教授 古川 鋼一
(3)臨床腫瘍学教育の理想と現実
名古屋市立大学医学部内科教授 上田 龍三
(4)外国の腫瘍学教育に学ぶ
岐阜大学医学部病理学名誉教授 尾島 昭次
(5)腫瘍学講義の現状と改革
奈良県立医科大学病理学教授 小西 登
佐賀医科大学病理学教授 杉原 甫
2.シンポジウムの内容
シンポジウムでは、最初に北川委員長が本報告に書かれている“問題の背景”と日本学術会議癌専門委員会のこの問題に対する取組みを説明、次いで委員会が実施したアンケートの内容と結果を紹介、最後に病理学講座が腫瘍学講義の改善・改革にもっと積極的に取組むことを要請した。
珠玖教授が急用のために替わりに壇に立った古川教授は、長崎大学で本邦初の腫瘍講座を立ち上げた際、どのような理念で腫瘍学総論を構築し、また各分野の専門家の参画を実現して行ったか、またその過程でどのような問題が生じたかを具体的に報告した。問題の1つは病理学総論との折り合いであった。結局、腫瘍学の中の形態学に関する部分は病理学総論で扱うことになったが、この問題の真の解決は、講座を超えた立場に立ってカリキュラム編成に参加することに求められよう。
上田教授は、“がん患者に最良の治療を”と志向するモチベーションを学生に根づかせるためにも、日進月歩の膨大な腫瘍医学を整理して教育するためにも、また死を意識した患者に人間的に対峙できる医師を育てるためにも、臨床腫瘍学の講義は非常に重要であるが、日本の大学における臨床腫瘍学の現状は誠に不十分であり、集学的講義はほとんどされていない。米国にはmedical
oncologistが約8,000人はいるが、そのレベルは高く、日本の比でない。日本ではそもそもmedical
oncologistは専門医としても確立していない。(基礎)腫瘍医学講座と共に臨床腫瘍医学講座の設置が必要であろう、と述べた。
尾島名誉教授は、多くのデータを紹介しつつ、外国(特に米国)では、医学教育者の主体性が違う。教育に対する社会的使命感と情熱がある。大学のレベルでも、カリキュラム委員会があり、非常に熱心に学部内の調整を図り、教育内容の向上に努めている。大体、Department(or
Devision) of Oncologyのない大学はほとんどない。基礎の腫瘍学講義にも、臨床腫瘍学へのintroductionがきちんと用意されていると述べ、日本の腫瘍学講義の立ち遅れを指摘した。
小西教授と杉原教授は、それぞれ病理学教室の主催者として、改善・改革の必要を十分認めているが、その実践には困難もあり、悪戦苦闘の現状である、と述べた。
このシンポジウムの内容は「現代医療vol.33(1),2001に特集として発表し、今後の改革運動進展のための資料とすることになっている。
Ⅴ 医学部学生の腫瘍学教育の充実と改革のための具体的提言
当委員会としては、今回、以下の具体的な提言を行う。
1.腫瘍学教育担当者のレベルで解決を図るべきこと
(1)学部学生の教育の目的は、基本的に、良い臨床医を育てることにあることを明確にする。
(2)腫瘍学講義のための少人数のカリキュラムチームを作り、責任者を定めて運営する。
(3)責任者は原則として全ての講義に出席し、講義者でない時はmoderatorとして活動する。
(4)授業概要(シラバス)を充実させる。特に(臨床腫瘍学を含む)腫瘍学講義の全貌とその中における各講義の位置づけを明らかにする。
(5)臨床腫瘍学講義を拡充し、(基礎)腫瘍学講義に連動させる。
(6)講義の時期についても良く工夫する。特に早期に病気としてのがんの実体を示し、学習の動機づけを行う。
(7)授業への出席は学生の当然の義務として厳しく要求する。毎時間短いレポートを提出させる等、欠席を防ぐ工夫をする。
(8)学生による授業評価を導入し、結果を公表する等、有効に生かすように工夫する。
(9)腫瘍学教育担当者が全国的に連携し、ワークショップやシンポジウム等を行い、この問題に対する関心と実践を深めていく。
2.学部レベルあるいは関係省庁のレベルで解決を図るべきこと
(1)教育活動を評価する思想を強め、教職者採用のシステムに反映させる。
(2)(基礎)腫瘍学講座と臨床腫瘍学講座を作り、更にそれを統合する。病理学教室の1つ、解剖学教室の1つ、あるいは衛生学教室と公衆衛生学教室の1つを、(基礎)腫瘍学講座にすることも考えられる。
(3)情報科学の進歩に即した講義設備の充実を図る。
(4)教育スタッフの充実を図る。特に実習を含めた教育のための技術員の充実に努める。
(5)生物、物理、化学を医学部入学試験の必須科目にする。
(6)医師国家試験の項目に腫瘍学を加える。
○ 終わりに
当委員会では、今後、これらの提案の実現化のために、さまざまな手段を用いて、長期的に努力を続けるつもりである。また、冒頭に述べたごとく、大学院学生、看護婦、医師、技術員等の腫瘍学教育のあり方についても検討を進めていく考えである。
Copyright 2002 SCIENCE COUNCIL OF JAPAN