専門医制度の整備と専門医資格認定機構の設置について
「第7部報告」
平成11年11月29日
日本学術会議第7部
この報告は、第17期日本学術会議第7部附置専門医制度検討小委員会で審議した結果を取りまとめ、第7部報告として発表するものである。
第7部附置専門医制度検討小委員会(平成11年11月29日現在)
委員長 武藤輝一 長岡赤十字病院長 前新潟大学学長、元新潟大学医学部長、新潟大学名誉教授
幹事 杉本恒明 公立学校共済組合巻頭中央病院長、元東京大学医学部付属病院長 東京大学名誉教授
委員 鴨下重彦 国立国際医療センター総長 元東京大学医学部部長、東京大学名誉教授
〃 末舛惠一 東京都済生会中央病院長 国立がんセンター名誉教授
〃 外山圭助 東京医科大学名誉教授
日本学術会議第17期第7部会員(平成11年11月29日現在)
部長 金岡祐一 富山国際学園理事長 元北海道大学薬学部長、北海道大学名誉教授
副部長 高石昌弘 大妻女子大学人間生活科学研究所長 元国立公衆衛生院院長、国立公衆衛生院顧問
幹事 武藤輝一 長岡赤十字病院長 前新潟大学学長、元新潟大学医学部長、新潟大学名誉教授
幹事 遠藤 實 埼玉医科大学副学長・教授 元東京大学医学部長、東京大学名誉教授
会員 安樂泰宏 帝京科学大学理工学部教授 東京大学名誉教授
入江 實 東邦大学名誉教授 元東邦大学医学部附属佐倉病院長
内田安信 明倫短期大学学長 東京医科大学名誉教授
大熊輝雄 大熊クリニック院長 国立精神・神経センター名誉総長、東北大学名誉教授
鴨下重彦 国立国際医療センター総長 元東京大学医学部長、東京大学名誉教授
黒川 清 東海大学医学部長 元カリフォルニア大学(UCLA)医学部教授、東京大学名誉教授
齋藤和雄 北海道健診センタークリニック院長
前北海道大学医学部長、北海道大学名誉教授
清水喜八郎 (社)北里研究所常勤顧問 元東京女子医科大学教授
末舛惠一 東京都済生会中央病院長 国立がんセンター名誉総長
菅野晴夫 (財)癌研究会癌化学療法センター所長 癌研究会名誉所長
杉本恒明 公立学校共済組合関東中央病院院長、元東京大学医学部附属病院長 東京大学名誉教授
瀬崎 仁 摂南大学薬学部長 元京都大学薬学部長、京都大学名誉教授
武下 浩 宇部短期大学学長 元山口大学医学部附属病院長、山口大学名誉教授社会保険小倉記念病院名誉院長
多田啓也 NTT東北病院長 元東北大学医学部附属病院長、東北大学名誉教授
角田文男 労働福祉事業団岩手産業保健推進センター所長、中国医科大学名誉教授
外山圭助 東京医科大学名誉教授
鳥塚莞爾 (財)浜松市医療公社顧問 前福井医科大学学長、京都大学名誉教授、福井医科大学名誉教授
鳥山貞宜 日本大学名誉教授
野田紀一郎 近畿大学学長 元近畿大学医学部長
野村恭也 昭和大学医学部客員教授 東京大学名誉教授
橋本嘉幸 (財)佐々木研究所所長 共立薬科大学理事長、元東北大学薬学部長 東北大学名誉教授
久道 茂 東北大学医学部長
平沼謙二 愛知学院大学名誉教授
藤田恒夫 日本歯科大学新潟歯学部教授 新潟大学名誉教授
堀内 博 東北大学歯学部教授 東北大学歯学部附属病院長
本郷利憲 東京都神経科学総合研究所理事、元東京大学医学部附属脳研究施設長
三澤章吾 筑波大学社会医学系教授 元筑波大学社会医学系長
柳澤信夫 国立療養所中部病院院長 元信州大学医学部長、信州大学名誉教授
吉田 修 日本赤十字社和歌山医療センター院長、元京都大学医学部附属病院長京都大学名誉教授
要 旨
1.検討に至る端緒4.専門医制度整備の問題点
(1)現行制度の整備
(2)家庭医の育成
(3)医療制度の中での専門医制度の役割り
5.第三者的専門医資格認定機構(National Board
of Medical Specialties)の必要性
6.結語
1.緒言
今日、多くの医学会が専門医制度を設けるに至っている。専門医制度は医療水準を高めるばかりでなく、社会的な意味も大きく、医療のあり方に重要な影響をもち得るものである。しかしながら、この制度は各学会がそれぞれ独自にこれを発足させてきたために、形式の面でも、内容的にも学会間の違いが大きく、必ずしも患者に利用され易い形となっていないという現状にある。
近年、医療に関する国民的な関心は大きく高まりつつある。これに応えるためにも、専門医制度の整備は急務となっている。ここでは現在、本制度がもつ問題点を考察し、国家的規模の第三者的専門医資格認定機構を設置することがこれらの問題を解決する上で必要であり、国民の医療のあり方に対する期待に添うこととなることを主張したい。
2.専門医制度の意義
医療制度の中に専門医制度を設けることの意義は、これが医療水準の向上のみならず、患者に対する情報提供、また、病診連携推進の上で役立つことにある。
(1)専門的分野の医療水準を高めるために
医療内容が高度に分化するに伴って、医療のすべてを単独の医師が担当することは困難な時代となった。適正に医療が行われるためには、総合的な視野に立って診療に当たることのできる医師とともに、多くの細分化された領域において専門的な研修を重ねた医師の存在が必要となってきた。専門医制度とはこのような細分化された診療領域を担当する専門医を制度的に育成しようとするものである。このことは当該領域における専門的医療の水準を高めるものであることはいうまでもないが、これが社会的に認知され、評価を得ることによって、医療は制度的に大きく改革されることになる。
(2)患者に提示されるべき情報として
今日、診療科名の標榜は医師の自由意思によっており、その分野での診療経験の有無は問われない。医師が標榜しようとする診療科名は少なくとも医師が関心をもつ診療領域を示すのであり、意味のないことではない。しかしながら、患者の立場からするとその領域における医師の知識・診療経験は重要である。医療を受ける患者の権利が重視され、このための情報が可能な限り公開されることが要求されている時代である。専門医資格は客観的に評価された医師の診療能力を証明するものであり、このことの表示は医療機関を利用しようとする患者が希望する医師を選択する上で極めて大事な情報となるものである。
(3)病診連携の推進のために
医療機関の診療機能分担が進み、病診連携・診診連携、さらに病病連携が推進される時代となった。かかりつけ医は患者の初期医療を担当し、必要に応じて専門的医療機関に連絡して専門的医療を受けさせる。ここで治療方針が確定した後ば再びかかりつけ医に紹介されて、その後の管理が依頼される。かかりつけ医がもつ専門性もこうした連携に当たっての参考となるものである。連携がシステム的に効果を発揮するためには、医師が互いの専門分野を承知していることが大事であることはいうまでもない。医師が患者を紹介し合うことは医療が適切に行われるための必要条件でもある。専門医制度はこうした医師同志の連携を円滑にするものであり、患者を巡る病診連携・診診連携の流れをつくるものであるということができる。
医療機関がもつ医療機能に関して表示されるべき情報は患者の知識が増し、理解が深まるに伴って変化し、増加する。専門医資格が意味するものについての患者の認識の深まりは専門医制度の一層の整備を要求することとなり、こうして専門医制度が育てられ、医療の水準がさらに高まっていく。
3.わが国における専門医制度の現状
(1)学会認定専門医制度、学会認定医制協議会、三者懇談会の経緯と現状
わが国においては、今日、多くの学会が独自に専門医制度を有している。その端緒は昭和37年、麻酔学会が麻酔指導医制度を設けたことにある。その後、数年の間に各学会が相次いで学会認定医あるいは専門医(以下、認定専門医という。)を設けた。昭和55年、学会認定医制協議会が発足した。本協議会は各学会がもつ認定専門医の学会間格差をなくし、すべてが一定水準にあることを保証することによってこの制度が社会的認知を受けることを意図したものであった。
協議会設置の発足当時の目的は「新しいまた多くの情報の交換を行って認定医制度の構築や運営に役立てること、共通事項の協議を通じて各学会間の足並みを揃えること、認定された医師が社会の正しい評価を受けて医療の中で機能すること」となっている。
この趣旨に基づいて、協議会はこれ迄、
①認定は試験制度によること、
②認定更新制度を実施すること、
③卒後の初期臨床研修を研修カリキュラムに組み入れること、
④日本医師会生涯教育制度との整合性を図ること、
の4点を加盟各学会に要望してきた。概ねこれが実行された現在、協議会はさらに次の段階として、後述する諸問題についての調整作業を進めている。その後の作業には問題の困難さの故もあって時間を要しているが、これには協議会が学会間の連絡組織であるという性格上の制約もあるためと思われる。
昭和61年には、日本医学会が仲立ちとなり、学会認定医制協議会と日本医学会、日本医師会の三者による卒後医学教育と認定医制度に関する懇談会が発足した。この三者懇談会においては専門医制度のあり方についての意見交換が重ねられ、平成5年11月からは内科や外科などの基本的診療領域を対象とする13学会の認定医資格については重複しないことを条件として、三者承認とすることとなった。
(2)現時点における学会認定専門医の規模
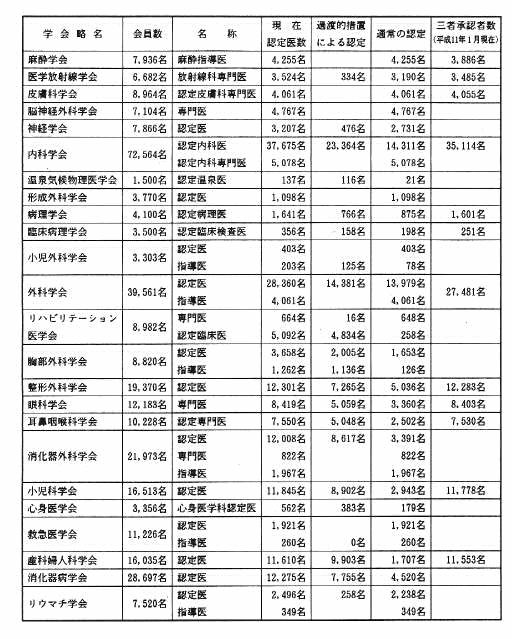
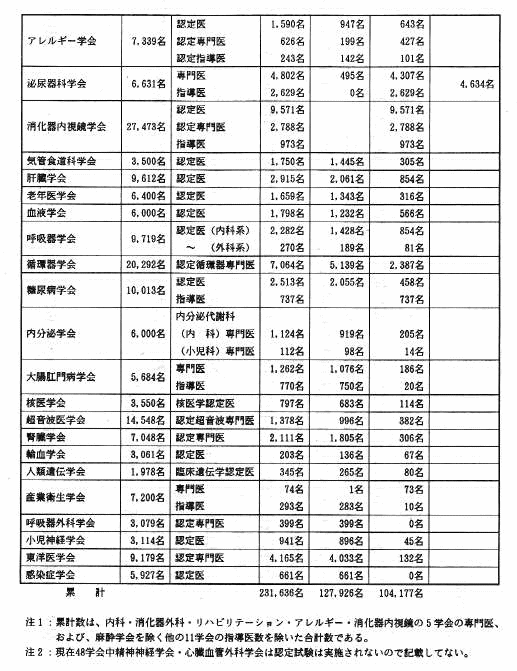
学会認定医制協議会に加入を認められるのは日本医学会加入学会に限られており、専門医制度をもつすべての学会が綱羅されているものではないために、これらを含めての実態は必ずしも明らかではないが、協議会概報によれば、平成11年1月現在、加盟の48学会中、46学会における認定専門医数は231,636名である。この総数は本邦における医師総数240,908名に匹敵する。ただし、数が多いのは一人の医師が複数の認定医資格をもっているためであり、前述の三者懇談会承認となっている基本的診療領域を対象とする学会認定専門医資格をもつものは平成11年1月で132,054名である。なお、ここでいう基本的領域診療科は、内科、外科、小児科、皮膚科、精神神経科、整形外科、産科婦人科、耳鼻咽喉科、眼科、泌尿器科、麻酔科、医学放射線科、病理、臨床病理の14診療科をいうが、うち、精神科にはまだ専門医制度は設けられていない。また、平成11年から脳神経外科がこれに加えられたので、脳神経外科学会認定専門医4,767名をこれに加算することになる。三者懇談会承認の数は重複を含まないので、何らかの学会認定専門医資格をもつ医師ば全医師の半数を越える数となっていると思われる。
巻末の表に、平成11年1月現在における協議会加入学会別の認定専門医数を示す。
(3)学会認定専門医の種類と内容
学会認定専門医の種類は、巻末の表にみるように、協議会加入学会だけについてみても多彩である。
内容を考慮しながら、これを整理する試みとして、基本的診療領域を担当する学会を第一類とし、これから分化した領域の学会を第二類、さらに細分化した専門領域の学会を第三類、その他の、こうした積み重ねに該当せず、あるいは複数の診療科に共通する内容をもつ学会を第四類と便宜的に分類してみる。第一類は上述の14学会に脳神経外科学会を加えたものである。第二類については、内科学から分化したものとして、たとえば臓器別内科領域の消化器病学会、循環器学会、内分泌学会、呼吸器学会、神経学会(神経内科)、感染症学会、心身医学会、血液学会、肝臓病学会、腎臓学会および老年医学会、アレルギー学会などを挙げてみることができる。糖尿病学会はあるが、代謝学会の名はみられていない。腫瘍内科の専門医があってもよいと思われるがその名の学会はまだない。また、外科学から分化したものとして、消化器外科学会、胸部外科学会、心臓血管外科学会、呼吸器外科学会、小児外科学会を挙げることができる。第三類とされるものには、例えば消化器病学会の上に積み上げられると思われる消化器内視鏡学会がある。第四類には専門的手技に関する技能資格ともいえるものが含まれることになるが、救急医学、核医学、超音波医学、東洋医学、リハビリテーション医学などといった学会がこれに分類されるであろう。第二類に分類してみたアレルギー学会は第四類に含まれるものでもある。近年、感染症関連6学会合同で発足したインフェクション・コントロール・ドクター(ICD)認定医制度もこれに入るものである。
海外では、第三類に相当するものとして、例えば循環器学の上に積み上げられるものとして、心臓ぺーシング・電気生理学、冠動脈インターベンション学、心臓超音波医学などがある。
学会が対象とする専門領域には卒前学部教育カリキュラムには含まれていないものがある。また、学問体系を確立しつつある、ないしはこれから確立しようとする専門分野の学会もある。専門医の種類が多様であることは認定専門医制度が必ずしも国民的な必要性ないしは需要にもとづいて生まれたのではなく、各学会のそれぞれの事情によって各個に発足させられてきたという経緯によるものであるといえる。
(4)学会認定専門医名と診療科名との対応
医療法施行令の第5条の3には自由標榜が認められる診療科名が示されており、麻酔科については厚生大臣の許可を得て標榜することとなっている。これらと学会認定専門医資格との対応をみるならば、専門医制度があり、また、施設内にはしばしば表示されているものでありながら、診療科名としては標榜が認められていない領域の学会には、肝臓、腎臓、血液、糖尿病、感染症、老年医学、核医学、超音波医学、東洋医学、その他の多数がある。
認定専門医名と診療科名との一致が望ましいという考えから学会名の変更に至ったものもある。昭和36年に発足し、長い歴史をもつ胸部疾患学会は平成9年、呼吸器学会と改称した。一つの診療科に複数の学会認定専門医資格があるものもある。例えば、呼吸器外科専門医の場合がある。この領域には呼吸器学会、胸部外科学会、呼吸器外科学会の3学会がそれぞれ独自に認定専門医制度をもっている。専門医を学会別のものから、診療科別のものとすることが学会認定医制協議会の今日の大きな課題となっている。
(5)認定専門医の呼称
学会認定専門医の呼称は、表にみるごとくに、かなりさまざまであり、しかも、一つの学会が複数の認定資格をもつ場合がある。認定医、専門医、指導医の3者をもつものは3学会、認定医、専門医の2つをもつものは2、認定医、指導医の2つは6、専門医と指導医をもつものは3学会である。認定医のみ、専門医のみ、指導医のみ、をもつものは、それぞれ、19、11、1学会である。
指導医は専門医育成のためのものであり、研修施設審査に当たって必要なものである。専門医研修施設としての表示が指導医の存在を意味するので、これが単独で対外的に表示されることはなく、問題はない。しかし、認定医と専門医の区別は極めてむつかしい。特にこの両者をもつ学会の場合にはその差を患者に判り易く説明できなければならないと思われるが、事実は明確ではない。認定医と専門医の両者をもつ内科学会の場合、「優れた実力をもち信頼される内科医を認定内科医として認定し、さらに高い水準の内科診療能力を備えた認定内科医を認定内科専門医として認定する」とある。
(6)研修プログラムと研修期間、資格の認定方法
先に学会認定専門医の内容を分類するに当たって、一つの試みを示した。これによれば、第三類の認定専門医資格は第二類の、第二類のそれは第一類の専門医資格をもつことを前提として研修プログラムが組まれてよいはずである。しかしながら、このような資格の積み上げ方は学会毎にかなりまちまちである。この形をとっているものの例を挙げるならば、内科または外科学会認定医資格を有することを条件とするものには消化器、呼吸器、老年医学、大腸肛門学会がある。内科、外科、小児科の資格を前提とするものには循環器学会があり、内科、小児科の資格を前提とするものに感染症学会、内科、外科、小児科、泌尿器科での資格を条件とするものに腎臓学会がある。内科または小児科研修を要求するのは糖尿病、血液学会である。外科学会での資格を前提とするのは胸部外科、心臓血管外科、呼吸器外科、消化器外科、小児外科であり、小児神経科は神経科または小児科の認定医資格を条件とする。内分泌学会のように第一類におけるいずれかの認定専門医資格を前提とするものもある。しかし、一方、神経学会や肝臓学会、アレルギー学会、リハビリテーション学会など第一類の資格を前提としていない学会も少なくない。
研修カリキュラムが専門性によって異なり、学会毎に異なることは当然のことであるが、卒後初期臨床研修カリキュラムについては、各学会とも専門医研修カリキュラムに組み込むことが合意され、プログラム化されている。ただし、海外と異なり、試験による資格認定を重視する本邦の場合、研修プログラムの実施状況が学会の実地調査などにより確認されるというようなことはない。
資格取得に必要とされる研修年限はまちまちである。内科学会認定医は3年であり、専門医はこれに2年を加える。アレルギー学会ば5年で認定医、7年で専門医とする。小児科学会と外科学会は4年で認定医であるが、小児科学会はさらに1年延長して専門医とすることを検討中であり、他方、外科学会は4年のままでこれを専門医とする意向がある。長いものでは、内分泌学会、肝臓学会、輸血学会で7年、消化器外科学会と呼吸器外科学会では10年となっている。
問題として、今後、卒後初期臨床研修が必修化されたときの研修年限の変更がある。その折りには研修プログラムと併せて研修年限の見直しが行われることとなるであろう。
資格認定は試験制度によること、ならびに資格更新制度を有することは学会認定医制協議会における共通的な合意事項として実施されているところである。
(7)学会認定専門医資格の表示
各学会が学会認定専門医制度と取り組んできたのは、本制度の「社会的公認と表示」を目指すがゆえでもあった。基本的領域診療科についての資格の社会的公認に関しては日本医学会、日本医師会、学会認定医制協議会の三者懇談会承認という形をとるに至り、一歩前進をみたのであったが、表示は施設内にとどめることとなっている。平成8年3月、医道審議会において標榜可能な診療科名の見直しが行われたとき、学会認定医制協議会は当時の厚生大臣に「医療機関における学会認定医資格の表示についての要望」を提出した。その後、規制緩和と情報公開の流れの中にあって、行政側の理解は改まり、「地域住民の信頼を確保するという観点からも、認定医の問題を含め、客観性・正確性を担保し得る事項は、広告を自由化する方向で検討すべきである」と考えるに至った。しかしながら、他方、日本医師会は平成10年11月の時点においてなお、「認定医、専門医等の表示に関しては、施設内表示にとどめるべきで、施設外表示、施設の外に、たとえば広告というような形ですることの表示は認めるべきでない」との見解を示している。
4.専門医制度整備の問題点
上述した本邦における専門医制度の現状から、専門医制度整備の問題点はおのずと明らかである。制度整備の基本原則は専門医制度は患者の視点に立つものでなければならないということである。
(1)現行制度の見直し
現行制度についていうならば、第一に専門医制度は判りやすいものでなければならないといえる。専門医資格は標榜されている診療科名と対応するものでなければならないし、呼称が診療科によって異なることがあってはならない。専門医の種類は学会が恣意的に定めるものではなく、社会がその必要に従って定めるものでなければならない。第二に専門医資格の認定は所定の水準を満たすことの客観的な証明となっていなければならない。そのためには試験評価に偏ることなく、研修の実績を重視し、研修プログラムと実施の内容が厳しく監視される必要がある。まずはこうした専門医制度の内容の見直しがあってこそ、専門医資格をもつことの意味が社会に認められることになるものであると考える。
(2)家庭医の育成
今後、整備されなければならない領域として、家庭医ないしは一般医の養成がある。
かかりつけ医は家庭医とは異なり、どの領域の専門医であれ、専門外のことについても医師としての知識を生かせる範囲での相談には応じることができ、かかりつけ医としての機能を果たすことは可能である。しかしながら、すべての領域についての診療がある程度可能であるためには家庭医ないしは一般医としての特殊な修練を必要とするものであり、そのための研修を経たものには、相応の評価が与えられなければならない。第三者の評価に耐え得るような確固たる研修プログラムを組み、家庭医としての専門医資格を付与することのできる組織の発足が期待されている。
(3)医療制度の中での専門医制度
専門医制度が医療制度の中でもつ役割りも論じられなければならないことの一つである。これまで、三者懇談会などにおいては、専門医制度は医療保険点数など診療報酬とは関連しないものとすることがたびたび強調されてきた。しかしながら、今後、専門医制度に対する社会的評価の如何によっては診療報酬に専門性が反映され得ることは自明である。少なくとも、海外では臨床に関係する領域での重要なポストに採用される場合には資格をもつことが必須条件となっている。また、医療行為はそれぞれの手技分野の専門医によって施行されるのが普通となっており、その分野の専門医資格のない医師の行った手技に対しては保険機関が支払いを拒否する例もあるという。医療過誤があった場合にも資格の有無が訴訟結果に影響するとされている。専門医制度が確立したとき、そこに生じる社会的評価は制度の意義をますます重要なものとし、また、これによって医療制度の変革が進むものと考えられる。ここに社会の期待があるのであり、この意味でも専門医制度を完成された形に整備する必要がある。
5.第三者的専門医資格認定機構(National Board
of Medical Specialties)の必要性
ここに、前項にのべた諸問題を解決する方策として、国家的規模の第三者的専門医資格認定機構の設置を提言する。国家的規模ないしは第三者的というのは、各学会から離れた社会的立場の機構を意味する。専門医の種類と内容は社会の需要に応じたものでなければならない。学会認定専門医としてではなく、診療科専門医として認定されなけらばならない。また、制度の運営には学会・医療関係者ばかりではなく、第三者的立場にある人達も関与するものでなければならない。
本認定機構が行うべき事業は、専門医制度を必要とする診療分野の設定に始まり、専門医研修病院の審査・指定、研修プログラムの審査と実施状況の監視、診療科別専門医資格認定試験の実施、研修指導医の養成などとなるであろう。事業の実際は一部には担当学会に委託する部分があるとしても、これらを社会の付託に十分応える形で実行するためには強力な指導権限が付与されていなければならない。
本認定機構の組織は、各学会の専門医委員会の連合組織、すなわち現在の学会認定医制協議会を強化したものを核とし、日本医師会、日木医学会、病院の連合組織、大学医学部・医科大学の連合体、関連する行政各機関、ならびに一般人の有識者によって構成されるものとする。
運営の経費は資格認定費により賄われるとしても、一部には国あるいは医療保険財政が負担する部分があってよいと考えられる。アメリカの場合、研修医に対する給与部分を含む専門医制度の運営費のかなりな部分が、連邦政府が管轄するメデイケアから支弁されているといわれていることは参考となるであろう。
海外における専門医資格認定機構の実情をアメリカについてみてみると、以下の如くである。アメリカでは24の診療領域のそれぞれに診療科別専門医認定機構(Specialty
Board)をもつ。内科の場合は内科専門医認定機構(American
Board of Internal Medicine)が該当する。各領域の認定機構は連合してアメリカ専門医認定機構(American
Board of Medical Specialties, ABMS)を構成する。新しく診療科の専門医制度を発足させようとするときには、アメリカ専門医認定機構とアメリカ医師会(American
Medical Association, AMA)との合同委員会(Liaison
Committee for Specialty Boards)の認可を受ける必要がある。細分化した領域(superspecialization)については、例えば内科の中の領域ならば、内科専門医認定機構と当該領域の学会とからなる専門医認定機構が必要に応じて設置されることとなっている。
さらにアメリカでは、このような専門医認定とは別に専門医養成のための臨床研修制度を審査する機構として、卒後教育認定評議会(Accreditation
Council for Graduated Medical Education,
ACGME)がある。この評議会はアメリカ専門医認定機構、アメリカ医師会、アメリカ病院協会(American
Hospital Association, AHA)、アメリカ医科大学協会(Association
of American Medical Colleges, AAMS)、各専門医学会の評議会(Council
of Medical Specialty Societies)、ならびに連邦政府の代表者や一般人(Federation
of State Medical Boards, National Board of
Medical Examiners)により構成される。実際に個々の臨床研修病院を調査し、評価する実務はこの下部組織である研修制度評価委員会(Residency
Review Committee, RRC)が行っている。
専門医制度が確立し、社会的にも広く容認されている海外においては、専門医制度は、学会から独立し、医師会と密接な関連をもつ機構によって運営されている国が多いことは学ぶべきことである。
6.結語
患者のためにあるべきものという基本原則に立つにおいては、専門医制度の整備は緊急の課題であるといえる。専門医資格の対外表示は本制度の本来の意義であり、患者の権利を重視し、期待にそうべく時代の流れを推進していくことを意味する。また、このためには、現行制度に関して年余にわたって指摘されている数々の問題点の解決が急がれなければならない。患者の存在を視野の中において、医療のあるべき姿を考え、その中での専門医制度の重要性を理解し、整備を進めるべきときである。そして、これを可能にするのが、第三者的専門医資格認定機構の設置であることをここに強調するものである。
参考資料
1.学会認定医制協議会会報第1号、平成9年4月、学会認定医制協議会
2.学会認定医制協議会会報第2号、平成9年11月、学会認定医制協議会
3.学会認定医制協議会概報、平成11年4月、学会認定医制協議会
4.社団法人日本内科学会認定内科専門医制度の手引き、改定第12版、平成4年10月、日本内科学会内科専門医制度審議会
5.国民医療総合政策会議中間報告:21世紀初頭における医療提供体制について 平成8年11月13日
6.第99回日本医師会代議員会記録:日本医師会雑誌 120巻10号1432ぺージ 平成10年11月15日
7.厚生科学研究班(酒井 紀代表)報告書:諸外国における認定医制度・専門医制度に関する研究、平成10年5月
付表:学会認定医制協議会加盟学会の認定専門医の名称と現在数(平成11年1月現在)
学会認定医制協議会加盟学会の認定専門医の名称と現在数(平成11年1月現在)
Copyright 2002 SCIENCE COUNCIL OF JAPAN